Ernia del disco lombare
L’ernia del disco lombare sintomatica è una patologia degenerativa del disco intervertebrale che avviene per la rottura dell’anello fibroso (anulus) con conseguente spostamento del nucleo polposo nello spazio intervertebrale; si manifesta con un quadro clinico caratterizzato da mal di schiena, radicolopatia (sciatica o crurale), più spesso nelle persone di 30-50 anni. Segni e/o sintomi di compressione delle radici nervose lombosacrali: dolore lombare, radicolopatia sciatica o crurale, e limitazione o impotenza funzionale. Dolore radicolare è causato dalla compressione meccanica e dalle conseguenze infiammatorie, vascolari e biochimiche generate dal contatto tra il materiale discale e le radici nervose.
Per sciatalgia (sciatica) si intende il dolore irradiato lungo il decorso del nervo sciatico, dal gluteo alla parte posteriore della coscia e postero-laterale della gamba, fino alla caviglia. Si puo’ associare il mal di schiena (lombosciatalgia). Per cruralgia si intende il dolore avvertito lungo la faccia anteriore o antero-interna della coscia, lungo il decorso del nervo crurale.
I cardini su cui si basa la diagnosi sono: la raccolta dei dati anamnestici, l’ esame obiettivo con test clinici per valutare il
coinvolgimento radicolare (irritativo, deficitario, paretico), la diagnostica per immagini e strumentale (radiografia della colonna, la TAC e la Risonanza Magnetica).

Ernia del disco extraforaminale sn
Criteri d’indicazione chirurgica elettiva:
1) fallimento di terapia conservativa
2) sintomi sensitivi nel dermatomero di pertinenza
3) segni obiettivi di coinvolgimento sensitivo o motorio o dei riflessi nel dermatomero
di pertinenza o elettromiografia positiva
4) immagine positiva alla Risonanza Magnetica o alla TAC per ernia del disco
La sindrome della cauda equina da ernia del disco rappresenta un’indicazione assoluta all’intervento di discectomia da effettuare con urgenza
Trattamenti
i trattamenti conservativi
I FANS solo per periodi di tempo non prolungati
Programmi di riabilitazione multimodali basati su esercizi posturali
Considerare l’intervento chirurgico in presenza di tutti i seguenti criteri:
➜ durata dei sintomi superiore a sei settimane
➜ dolore persistente non rispondente al trattamento analgesico
➜ fallimento di trattamenti conservativi efficaci adeguatamente condotti.
La microdiscectomia e la discectomia, una volta deciso l’intervento chirurgico, rappresentano le tecniche di scelta:
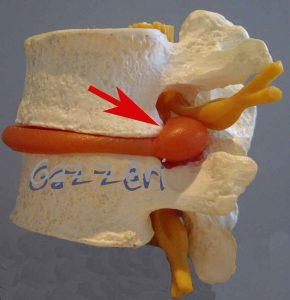
Ernia del disco lombare con compressione della radice nervosa
Microdiscectomia.
Rimozione chirurgica, totale o parziale, del nucleo polposo eseguita con ausilio del microscopio
operatorio con importante magnificazione delle struttre nervose (sacco durale e radice nervosa).
Discectomia standard. Rimozione chirurgica, a cielo aperto, totale o parziale del nucleo polposo (Alcune complicanze chirurgiche, come le infezioni della ferita e i danni provocati alle radici nervose, sono più frequenti rispetto alla microdiscectomia)
Ernia del disco endoscopica
Negli ultimi decenni sono state sviluppate diverse tecniche per il trattamento mininvasivo dell’ernia del disco ma. nell’ambito delle tecniche percutanee che utilizzano incisioni cutanee di 1-2 cm, l’unica che consente l’asportazione di ernie del disco è l’endoscopia spinale.
La discectomia endoscopica lombare è una tecnica minimamente invasiva che consente di asportare ernie discali lombari che comprimono la radice nervosa provocando la sindrome lombosciatalgica. E’ una tecnica estremamente mini-invasiva che consente di non asportare tessuto osseo della colonna, rispettando muscoli paravertebrali, con una minima manipolazione della zona epidurale. L’obiettivo dell’intervento chirurgico di discectomia endoscopica spinale è quello di liberare la radice nervosa ed il sacco durale dalla compressione esercitata dal materiale discale erniato e di rimuovere il dolore.
L’endoscopia vertebrale è una disciplina in continua evoluzione. Attualmente è possibile effettuare il trattamento endoscopico anche di alcune forme di stenosi lombare con l’utilizzo di microtrapani attraverso la cannula endoscopica.
L’approccio endoscopico alla colonna vertebrale consente una riduzione del dolore postoperatorio e della degenza in reparto; inoltre consente di limitare il rischio di cicatrici postoperatorie dell’area chirurgica. Il rischio di recidiva dell’ernia è paragonabile a quello delle tecniche a cielo aperto.
Tecnica chirurgica
Gli approcci endoscopici variano in base alla localizzazione dell’ernia del disco ed al livello da trattare. L’approccio interlaminare viene utilizzato per asportare ernie espulse in genere a livello L4-L5 ed L5-S1.
L’ approccio laterale transforaminale è utile nell’asportazione di ernie contenute o espulse a livello L2-L3, L3-L4 ed L4-L5.
La procedura chirurgica consiste nell’ introduzione percutanea, sotto controllo radiologico intraoperatorio, della cannula endoscopica del diametro di 7mm fino del livello vertebrale dove e’ localizzata l’ernia del disco. Successivamente viene introdotto l’endoscopio rigido contenente la videocamera, e si asporta l’ernia del disco sotto continua visione endoscopica diretta con l’utilizzo di micropinze, forbici, sonde a radiofrequenze e laser. La visione diretta del campo operatorio consente la massima sicurezza rispettando le radici nervose ed il sacco durale. La cicatrice chirurgica e’ inferiore a 2 cm.
La degenza postoperatoria è estremamente contenuta. Il ritorno alla vita lavorativa avviene di solito una settimana dopo l’intervento chirurgico, ma questo intervallo può variare in base ai segni clinici e sintomi preoperatori ed al tipo di ernia discale trattata.
Il trattamento dell’ernia del disco con approccio endoscopico consente di ottenere risultati paragonabili alla chirurgia a cielo aperto, ma con una procedura minimamente invasiva in termini di approccio chirurgico, con una riduzione del dolore lombare postoperatorio ed un rapido tempo di recupero.
Altre terapie chirurgiche:
Intradiscal Electrothermal Therapy (IDET). Tecnica percutanea mini-invasiva con introduzione nel disco intervertebrale di elettrodo a radiofrequenza.
Chemonucleolisi. Tecnica percutanea di iniezione di un enzima proteolitico (chimopapaina o collagenasi) nel nucleo polposo di un disco, con digestione chimica del materiale erniato.
Coblazione. Intervento di ablazione fredda per trasmissione di energia ad alta frequenza (radiofrequenza) in grado di vaporizzare una parte del nucleo polposo senza produrre calore, attraverso l’inserimento di un ago, sotto controllo radiologico, nello spazio discale. (Non vi sono prove sufficienti sull’efficacia degli interventi con coblazione.
Discectomia laser. Procedura che utilizza il raggio laser diretto sul nucleo del disco con vaporizzazione del nucleo erniato, eseguibile sotto controllo radiologico, usualmente con l’approccio mini-invasivo percutaneo.
Ossigeno-ozono terapia. Tecnica di discolisi, tramite iniezione intradiscale o iniezioni paravertebrali, di una miscela di ossigeno e ozono ad azione antinfiammatoria. Il Programma Nazionale per le Linee Guida sull’appropriatezza del trattamento chirurgico dell’ernia del disco lombare sintomatica sconsiglia l’utilizzo della somministrazione epidurale, paravertebrale o intradiscale di miscele di ossigeno e ozono, in mancanza di prove di efficacia, al di fuori di studi clinici randomizzati e controllati per valutarne l’effetto.
i cosiddetti semafori rossi (deficit neurologico esteso e/o progressivo; anamnesi positiva per tumore, calo ponderale non spiegabile, astenia protratta, febbre, dolore ingravescente continuo a riposo e notturno; traumi recenti, assunzione protratta di cortisonici, osteoporosi; quadro clinico della sindrome della cauda equina con anestesia a sella in regione perineale, ritenzione o incontinenza urinaria e/o fecale, ipostenia bilaterale degli arti inferiori) devono effettuare uno studio di diagnostica per immagini urgente.
Bibliografia:
“Fulminating septicemia secondary to oxygen-ozone therapy for lumbar disc herniation: case report.” Gazzeri R, Galarza M, Neroni M, Esposito S, Alfieri A. Spine. 2007 Feb 1;32(3):E121-3.
